Długo trwająca cukrzyca nie tylko uszkadza nerki, ale również pośrednio wpływa na inne zaburzenia w obrębie układu moczowego. Stale utrzymująca się obecność glukozy w moczu przy niewyrównanej cukrzycy sprzyja powstawaniu infekcji bakteryjnych i grzybiczych w układzie moczowym oraz utrudnia leczenie.
Utrzymujące się infekcje w obrębie dróg moczowych uszkadzają nerki, prowadząc m.in. do wystąpienia przewlekłego odmiedniczkowego zapalenia. Cukrzyca wpływa również negatywnie na unerwienie pęcherza moczowego, co zaburza jego kurczliwość, a w ślad za tym zaleganie moczu, co dodatkowo sprzyja wystąpieniu infekcji oraz prowadzi do wystąpienia objawów nietrzymania moczu.
Metody ochrony nerek
Ochrona nerek jest bardzo ważna, gdyż szybkie i wczesne wdrożenie działań nerkoochronnych (czyli nefroprotekcyjnych) pozwala zahamować postęp choroby i maksymalnie opóźnić potrzebę wdrożenia leczenia nerkozastępczego. Jak ważna jest ochrona nerek, pokazuje fakt, że obecnie większość pacjentów rozpoczynających leczenie dializami, to chorzy na cukrzycę. Co więcej, większość pacjentów, u których dochodzi do zawałów mięśnia sercowego lub udarów niedokrwiennych mózgu, to również osoby chorujące na cukrzycę. Dlatego wdrożenie działania nefroprorotekcyjnego tożsame jest z zapoczątkowaniem działań kardioprotekcyjnych (czyli chroniących serce), stosowane są bowiem te same grupy leków. Pacjenci właściwe chroniący swoje nerki, chronią również swoje serce, a wszystko to prowadzi do poprawy jakości i długości życia.
Na działanie nerkoochronne składają się dwa podstawowe elementy:
- działania zapobiegawcze, które ograniczają do minimum wpływ niekorzystnych czynników zaburzających funkcję nerek,
- działania lecznicze mające na celu wyrównanie metaboliczne cukrzycy i nadciśnienia tętniczego.
Do działań zapobiegawczych należą:
- Ograniczenie przez osoby z przewlekłą choroba nerek spożycia białka w diecie do 0,8 g/kg masy ciała/dobę, co pozwala zahamować dalszy rozwój cukrzycowej choroby nerek. Obecność białka w moczu działa uszkadzająco na kłębuszki nerkowe i przyspiesza pogorszenie funkcji nerek. Dla osoby ważącej ok. 80 kg dzienne spożycie białka nie powinno przekraczać 65 g. Przykładowo: chude mięso, np.: drób, zawiera od 15 do 20% białka. Dla 100 g porcji mięsa zawartość białka wynosi ok. 20 g; 100 g mleka krowiego zawiera ok. 3,5 g białka.
- Ograniczenie spożycia soli kuchennej do mniej niż 2 g na dobę. Duża ilość soli w diecie wpływa na wzrost ciśnienia tętniczego. 70–80% spożywanej soli zawarte jest w gotowych produktach spożywczych, natomiast 20–30% spożywane jest jako przyprawa. Jedna łyżeczka do herbaty to aż 6,5 g soli kuchennej. Ponadto pacjenci z przewlekłą chorobą nerek nie powinni jako zamiennika stosować soli zawierającej zamiast sodu jon potasu. W przewlekłej chorobie nerek w miarę spadku filtracji kłębuszkowej dochodzi do wzrostu stężenia potasu. Również część leków może wywołać wzrost poziomu potasu w surowicy krwi. Wysokie stężenie tego pierwiastka (hiperkaliemia) może prowadzić do groźnych dla życia zaburzeń rytmu serca.
- Stała kontrola stężenia glukozy we krwi (glikemii). W licznych badaniach z udziałem wielu tysięcy pacjentów wykazano, że właściwe, szybkie i intensywne leczenie cukrzycy w momencie jej wykrycia zmniejsza ryzyko rozwinięcia się cukrzycowej choroby nerek i jej powikłań. Istotą leczenia jest wyrównanie metaboliczne cukrzycy, tak aby jak najskuteczniej ograniczyć wszelkie towarzyszące jej powikłania . Stężenie glukozy we krwi powinno być stabilne. Należy unikać gwałtownych spadków lub wzrostów mogących stanowić stan zagrożenia życia.
- Stała kontrola ciśnienia tętniczego. Wysokie wartości ciśnienia tętniczego skurczowego i rozkurczowego przyczyniają się do szybszego rozwoju cukrzycowej choroby nerek. W badaniach wykazano, że intensywne leczenie nadciśnienia tętniczego w znaczący sposób hamuje rozwój przewlekłej choroby nerek. Należy pamiętać, że docelowe należne wartości ciśnienia tętniczego u pacjentów z cukrzycową choroba nerek są niższe niż te dla pacjentów bez cukrzycy.
- Unikanie leków nefrotoksycznych (uszkadzających nerki). Najczęstszą grupą leków przyczyniającą się do szybszego pogorszenia funkcji nerek u pacjentów z cukrzycą jest równoległe stosowanie przeciwzapalnych i przeciwbólowych niesteroidowych leków przeciwzapalnych (np. ketoprofen, diklofenak, naproksen itp.) osobno lub w połączeniu z lekami na nadciśnienie tętnicze z grupy inhibitorów konwertazy angiotensyny lub lekami moczopędnymi. Dodatkowym niekorzystnym czynnikiem jest współistniejący starszy wiek pacjentów oraz małe spożycie płynów.
- Redukcja masy ciała. Nadwaga lub otyłość prowadzą do uszkodzenia nerek. Przy współistniejącej cukrzycy i nadciśnieniu tętniczym, siła uszkadzająca nerki jest wielokrotnie większa.
Jak należy leczyć cukrzycową chorobę nerek?
Leczenie cukrzycowej choroby nerek polega na właściwym leczeniu cukrzycy oraz właściwym leczeniu towarzyszącego nadciśnienia tętniczego, dzięki czemu można zapobiec rozwojowi lub znacząco zahamować rozwój już istniejącej upośledzonej funkcji nerek. Istotą leczenia jest odpowiednio dobrana terapia farmakologiczna, indywidualna dla każdego pacjenta. Leczenie różni się w zależności od obecności albumin lub białka w moczu oraz współistnienia innych chorób. W miarę rozwoju przewlekłej choroby nerek, część leków wyrównujących poziom glukozy we krwi nie powinna być stosowana. Dotyczy to w szczególności doustnych leków przeciwcukrzycowych, które albo mogą nasilać zaburzenia metaboliczne, albo ze względu na upośledzone wydalanie przez uszkodzone nerki kumulują się i przez to mogą wywoływać niebezpieczne epizody spadku poziomu glukozy we krwi (hipoglikemie).
Spośród doustnych leków przeciwcukrzycowych wyróżniamy:
- pochodne sulfonylomocznika – leki, które zwiększają wydzielanie insuliny przez trzustkę – w większości nie powinny być stosowane, jeżeli filtracja kłębuszkowa obniży się poniżej 50 ml/min. Wyjątkiem jest glipizyd, który jest metabolizowany głównie w wątrobie i dzięki temu może być stosowany przez pacjentów z upośledzoną funkcją nerek.
- Preparaty metforminy – nie powinny być stosowane u pacjentów z wartościami filtracji kłębuszkowej poniżej 60 ml/min, gdyż mogą nasilać zaburzenia metaboliczne występujące w przewlekłej chorobie nerek (kwasicę metaboliczną).
- Tiazolidinediony – grupa leków, ze względu na wysoką cenę mało popularna w Polsce. Tiazolidinediony są metabolizowane w wątrobie, mogą więc być stosowane przez pacjentów z chorobą nerek. Należy jednak zachować ostrożność u tych osób, u których przewlekła choroba nerek współistnieje z niewydolnością krążenia ze względu na ryzyko przewodnienia. Najnowsze badania pokazują, że wpływ tych leków na wątrobę nie jest jednak obojętny.
- Akarboza – lek hamujący wchłanianie glukozy z przewodu pokarmowego nie powinien być stosowany u pacjentów z przewlekłą chorobą nerek.
- Analogi GLP-1 – nowa grupa leków do stosowana w cukrzycy typu 2 w postaci wstrzyknięć podskórnych (eksanatyd, liraglutyd, taspoglutyd). Leki te mogą być stosowane wyłącznie u pacjentów, u których filtracja kłębuszkowa wynosi powyżej 30 ml/min.
- Inhibitory dipeptydylopetydazy IV (DPP-IV) – nowa grupa leków stosowanych w cukrzycy typu 2 w postaci doustnej. U pacjentów z przewlekłą chorobą nerek przy filtracji kłębuszkowej poniżej 50 ml/min dawka leków powinna być zredukowana o połowę, a przy filtracji poniżej 30 ml/min lub u pacjentów dializowanych – o 75%.
Najbezpieczniejszym lekiem do stosowania w przypadku zaawansowanej cukrzycowej choroby nerek są krótko działające insuliny lub analogi szybko działające. Stosowanie kilku wstrzyknięć w ciągu doby pozwala na pełniejsze wyrównanie metaboliczne cukrzycy. U pacjentów leczonych nerkozastępczo dawki insuliny w czasie zabiegu hemodializy, ze względu na krótki okres działania insulin, mogą być pominięte lub zredukowane o ponad 50%. Konieczność odpowiedniego doboru leku przeciwcukrzycowego i jego dawki w chorobach nerek powoduje, że wszyscy pacjenci z wykładnikami jakiegokolwiek uszkodzenia nerek zawsze wymagają konsultacji przez lekarza nefrologa. Ze względu na duże ryzyko działań niepożądanych, pacjent z przewlekłą chorobą nerek nie powinien bez konsultacji z lekarzem prowadzącym przyjmować żadnych leków, nawet (a raczej zwłaszcza!) dostępnych bez recepty.
Istotą nefroprotekcji w cukrzycowej chorobie nerek jest również właściwa kontrola nadciśnienia tętniczego.
Kluczową rolę odgrywają tutaj leki należące do tzw. inhibitorów konwertazy angiotensyny ACEI (Angiotensin-converting enzyme inhibitors) oraz blokerów receptora dla angiotensyny AT1 (ARB – Angiotensin receptor blockers), które są uznawane za leki z wyboru. Leki te hamują powstawanie angiotensyny II – substancji, która odpowiada za nadciśnienie tętnicze oraz niekorzystne zmiany w nerkach. Przy stosowaniu obu grup leków należy kontrolować stężenie potasu w surowicy krwi, gdyż leki te mogą wywołać hiperkaliemię (wzrost stężenia potasu w surowicy krwi). Inną grupą leków hamujących rozwój cukrzycowej choroby nerek są również leki moczopędne.
Prawidłowe wartości ciśnienia tętniczego w zależności od typu cukrzycy i chorób towarzyszących przedstawia tabela 1.
Tabela 1.
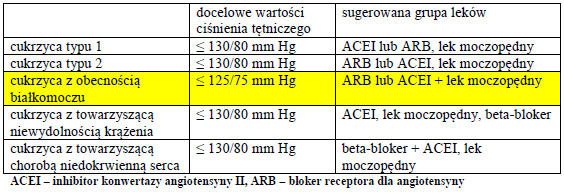
Tabela 1. pokazuje, że wartości ciśnienia tętniczego u pacjenta z cukrzycą i białkomoczem powinny być szczególnie niskie.
Cukrzyca jest nieuleczalną chorobą metaboliczną, jednak większości jej powikłań można zapobiegać dzięki odpowiedniej terapii i wyrównaniu glikemii. Mniej powikłań w przebiegu cukrzycy, to lepsza jakość i dłuższe życie pacjenta.
dr n. med. Krzysztof Wróblewski
Klinika Chorób Wewnętrznych i Nefrodiabetologii,
Uniwersytet Medyczny w Łodzi


























